ESPAÇO SBG

Nikkias Alves da Silva – Doutor em Oftalmologia pela UFMG; Oftalmologista Associado do Centro de Oftalmologia Avançada (COA)
1 – Antes de levar em consideração o resultado ou quaisquer medidas oferecidas pelo OCT, é fundamental certificar-se de que aquele exame preencha os critérios mínimos de confiabilidade, como intensidade do sinal (SS ≥ 6 Cirrus®, SSI ≥ 30 RTVue®, Q > 50 Triton®, Q ≥ 30 Spectralis®), alinhamento dos tomogramas, centralização do círculo de varredura e estratificação adequada da camada da retina que está sendo avaliada. Dentre as condições mais comuns que podem gerar artefatos no exame de OCT estão as opacidades de meios, sejam elas mais focais ou difusas (descolamento do vítreo posterior, catarata, opacidades corneanas), e as doenças retinianas (membrana epirretiniana, síndrome de tração vítreorretiniana). (FIGURA 1)
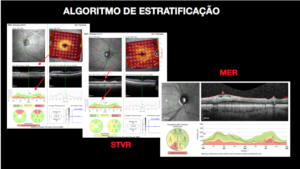
FIGURA 1 – Estrafificação inadequada da CFNR devido a doenças vítreorretinianas
2 – Leve em consideração as limitações do banco de dados normativo referente a cada aparelho de OCT. Alguns olhos não são contemplados nestes bancos de dados, o que impede estabelecer qualquer tipo de comparação neste sentido, como altas ametropias, crianças, papilas grandes ou pequenas. Nestes casos não se deve simplesmente descartar o resultado do OCT, mas sim estabelecer uma análise comparativa entre os exames do próprio paciente de maneira longitudinal. Nas papilas pequenas as medidas tendem a ser realizadas mais distantes da borda do disco óptico, hipoestimando as mesmas o que pode levar a doença do vermelho ou “red disease”. O contrário acontece com as papilas grandes, onde o círculo de varredura fica mais próximo a borda do disco, hiperestimando as medidas, podendo levar a doença do verde ou “green disease”.
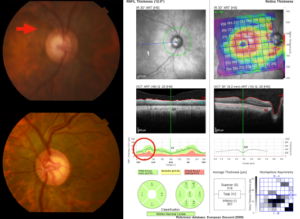
FIGURA 2 – Defeito focal na curva de espessura da CFNR
3 – Diante de um exame de OCT deve-se sempre analisar todos os mapas e gráficos referentes a CFNR peripapilar, ao disco óptico e a mácula, e buscar uma possível correspondência entre os achados. Não existe uma superioridade de um parâmetro em relação aos demais. O ideal é analisar todos os parâmetros conjuntamente, podendo utilizar inclusive mapas mais panorâmicos que auxiliam neste sentido.1 Cuidado com os pequenos defeitos focais mais iniciais, que podem não aparecer no gráfico em setores, embora, na maioria das vezes, se mostrem claramente na curva de espessura da CFNR. (FIGURA 2)
4 – Procure correlacionar os achados do OCT com o campo visual e a retinografia/ fundoscopia, ratificando que aquela alteração se deve realmente a glaucoma. Embora o OCT seja uma ferramenta fundamental na avaliação do glaucoma, ela jamais substitui a retinografia/fundoscopia. Existem alguns sinais altamente sugestivos de glaucoma que não são detectados pelo OCT, como por exemplo, hemorragias do disco óptico. FIGURA 3
5 – Ao utilizar o OCT na avaliação de progressão do glaucoma, leve em consideração a variabilidade natural entre as medidas da espessura da CFNR (em torno de -4,00µm na espessura média global) e a diminuição da espessura que acontece naturalmente com o avançar da idade (em torno de -0,50µm/ano na espessura média global). Outro aspecto extremamente importante e decisivo na escolha terapêutica é a velocidade de progressão, que pode ser classificada em leve (1µm/ano), moderada (1 a 2µm/ano) ou severa (>2µm/ ano).2

FIGURA 3 – Hemorragia de disco óptico não identificada pelo OCT
6 – Nos olhos míopes a análise da espessura da CFNR pode apresentar limitações, que se devem principalmente a dificuldade de se estratificar adequadamente a CFNR em decorrência das próprias alterações miópicas fundoscópicas. A análise do complexo de células ganglionares na região macular pelo OCT vem se mostrando um parâmetro promissor no sentido de esclarecer se já existe alguma alteração glaucomatosa, e até mesmo auxiliar no seguimento destes pacientes.3
7 – Nas fases mais avançadas do glaucoma a espessura da CFNR tende a atingir um limiar de diminuição, e já não se modifica mesmo com o avançar da doença (“floor effect”), deixando de ser um parâmetro útil no seguimento. A espessura do complexo de células ganglionares na região macular parece se mostrar mais preservada mesmo nos estágios mais avançados da doença, o que torna este parâmetro mais interessante na avaliação da progressão.4,5
8 – Não tente estabelecer qualquer tipo de correlação ou comparação entre exames realizados em aparelhos de OCT de fabricantes diferentes. Embora o princípio de funcionamento seja semelhante, os aparelhos de OCT apresentam diferentes bancos de dados, valores de referência e de medidas dos parâmetros avaliados.
9 – Estabeleça um novo exame de base caso alguma intervenção terapêutica (clínica ou cirúrgica) seja implementada no transcorrer da doença, a fim de acompanhar o paciente adequadamente.
10 – Lembre-se que algumas doenças neuro-oftalmológicas podem simular algumas alterações no OCT semelhantes a glaucoma, e por isso é importante estar atento em relação a este diagnóstico diferencial.
PÉROLAS DO OCT NO GLAUCOMA
-
Valide o exame e cuidado com os artefatos;
-
Atente-se para as limitações do banco de dados dos aparelhos;
-
Leve em consideração todos os mapas e gráficos;
-
Correlacione os achados do OCT com o campo visual e retinografia/fundoscopia;
-
Avalie, não só, a existência de progressão, mas também a velocidade da mesma;
-
Lembre-se das limitações do OCT nos olhos míopes;
-
Lembre-se das limitações do OCT nos olhos com glaucoma avançado;
-
Jamais correlacione exames da aparelhos diferentes;
-
Estabeleça um novo exame de base no caso de alguma intervenção terapêutica;
-
Lembre-se do diagnóstico diferencial com algumas doenças neuro-oftalmológicas.
Referências Bibliográficas
- Mwanza JC, Warren JL, Budenz DL. Utility of combining spectral domain optical coherence tomography structural parameters for the diagnosis of early glaucoma: a mini- review. Eye Vis (Lond). 2018;15:5-9.
- Jammal AA, Thompson AC, Mariottoni EB, et al. Impact of intraocular pressure control on rates of retinal nerve fiber layer loss in a large clinical population. Ophthalmology. 2021;128(1):48-57.
- Shin HY, Park HYL, Park CK. The effect o myopic optic disc tilt on measurement of spectral-domain optical coherence tomography parameters. Br J Ophthalmol. 2015;99(1):69-74.
- Bowd C, Zangwill LM, Weinreb RN, et al. Estimating optical coherence tomography structural measurement floors to improve detection of progression in advanced glaucoma. Am J Ophthalmol. 2017;175:37-44.
- Lavinsky F, Wu M, Schuman JS, et al. Can macula and optic nerve head parameters detect glaucoma progression in eyes with advanced circumpapillary retinal nerve fiber layer damage? Ophthalmology. 2018;125(12):1907-12.