Cesar Lipener – Chefe do Setor de Refração e lentes de Contato da EPM/Unifesp; Ex- Presidente da SOBLEC ( Sociedade brasileira de Lentes de Contato, Córnea e Refratometria)
Natália Araújo – Médica colaboradora do Setor de Refração e lentes de Contato da EPM/Unifesp
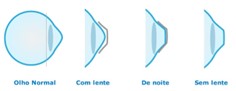
A ortoceratologia (Orto-K) é conhecida por nós há muitas décadas, mas muita coisa mudou nos últimos 20 anos e, principalmente, na última década. Seu conceito básico atual é alterar a curvatura corneana de maneira controlada e previsível, com a finalidade de melhorar a acuidade visual não corrigida ao possibilitar a redução temporária da miopia através do uso de lentes especialmente idealizadas com essa finalidade.
O que talvez não seja ainda tão bem divulgado no Brasil é o conhecimento sobre a grande evolução do método, com destaque para a eficácia, rapidez e predictibilidade dos resultados que as novas lentes da chamada “Ortoceratologia Moderna” – ou “Acelerada” ou “Avançada”, como é mais conhecida em outros países – aliadas ao avanço topográfico trouxeram na atualidade.
Além de sua mais tradicional indicação de corrigir temporariamente a miopia, há um ampliado leque de aplicações de interesse, com destaque por ser uma das estratégias no controle da progressão da miopia em crianças e adolescentes.
Como veremos mais adiante, a Ortoceratologia pode ser uma opção para aqueles pacientes que não podem ou não querem ser submetidos a uma cirurgia refrativa, ou tem alguma restrição em relação ao uso de lentes de contato tradicionais. Nestes casos, a Orto-K se insere como um método alternativo, seguro e reversível.
Assim, é com este objetivo que discorreremos sobre o que há de consolidado na Orto-K e o que se aprimorou e está disponível a todos.
Um breve histórico
Embora suponha-se que o processo de manipular o olho para mudar os erros refrativos tenha se iniciado há muito tempo, com um jovem chinês que colocava sacos de areia sobre os olhos para pressioná-los e mudar seu poder refrativo, os relatos oficiais do início da Ortoceratologia datam da década de 1940, quando descobriu-se o fenômeno do remodelamento da córnea com lentes de vidro.
Diversos nomes na história contribuíram para o desenvolvimento da técnica, tendo se destacado George Jessen, na década de 1960, por desenvolver o primeiro modelo de Orto-K com material de PMMA, chamando-o de “Orthofocus”.
A lógica era adaptar lentes tão planas quanto possível para reduzir a altura central da córnea e consequentemente, a miopia.
Assim, a Ortoceratologia foi descrita pela primeira vez em 1962, no segundo congresso mundial de lentes de contato.
| Por que a primeira geração não obteve sucesso? |
| · As lentes utilizadas eram de desenho tradicional com curvaturas mais planas, o que dificultava controlar sua centralização – necessária para obter bons resultados – ocasionando astigmatismo com-a-regra e visão insatisfatória, mesmo em miopias modestas;
· Apesar das tentativas com lentes de maior diâmetro, os resultados ainda eram imprevisíveis pelo posicionamento instável; · A adaptação era “rule-of-thumb”, ou seja, sem método científico definido e a partir da experiência empírica do profissional, sendo necessárias várias tentativas, um grande número de lentes e de tempo para alcançar o objetivo; · O material não era permeável ao oxigênio, trazendo preocupação com a duração do uso e alterações para a fisiologia da córnea. |
Em resumo: as lentes não possuíam desenho adequado, eram instáveis, com resultados imprevisíveis e incontroláveis, além dos materiais não apresentarem boa transmissibilidade de oxigênio.
| O que evoluiu e alavancou a ORTO-K AVANÇADA: |
| · Na década de 1980 foi desenvolvida a primeira lente em geometria reversa (Wlodyga/Stoyan) e a adaptação era baseada na relação da altura sagital lente/córnea;
· A partir de 1990, a ceratoscopia computadorizada tornou-se disponível, possibilitando obter resultados reprodutíveis através dos mapas de poder de curvatura da córnea, levando-se em consideração o conceito da excentricidade; · O desenho da lente somado às medidas da córnea e o desenvolvimento de cálculos facilitaram a adaptação, com melhor controle do posicionamento da lente, resultados satisfatórios e muito mais rápidos, alcançando a correção já no primeiro par de lentes; · Surgiram novos materiais para as lentes RGP, de alta permeabilidade ao oxigênio, podendo ser feito o uso noturno, em vez do diurno, sem haver hipóxia; · Estudos mostraram que o risco de complicações com as lentes de Orto-K eram os mesmos das lentes convencionais, com baixíssimas intercorrências até mesmo em crianças e adolescentes, como mostram os mais recentes sobre controle da miopia, por exemplo. |
Mediante este novo cenário, a FDA aprovou em 1994 a primeira lente para Orto-K (OK-Contex) e diversos modelos também se tornaram disponíveis em outros países conforme liberação de seus respectivos órgãos reguladores.
Mais tarde em 2000, foi formada a Academia Americana de Ortoceratologia (OAA) para dar apoio e promover informações científicas de qualidade sobre a técnica, bem como sociedades semelhantes formaram-se em outras regiões do mundo.
Já no Brasil, a primeira lente disponibilizada para Ortoceratologia foi a BE Retainer (Be Free, Mediphacos LTDA), em material Boston XO, que utilizava um programa computacional preditivo para auxiliar na adaptação e informar sobre a alteração refrativa. Posteriormente, esta lente foi descontinuada, estando disponíveis hoje as marcas: Smart Lens CRX (Solótica) e Paragon CRT & CRT Dual Axis (Coopervision).
Como funciona e quais os princípios?
A aplicação das lentes durante o sono de qualidade, em média 8 horas por noite, visa remodelar a superfície corneana de forma programada para alcançar boa visão sem correção durante todo o dia, após a remoção das lentes pela manhã.
Para tal, a anatomia básica das lentes de geometria reversa é composta de quatro curvas, conforme a figura a seguir:
- Curva Central Posterior (mais plana que a córnea);
- Curva Periférica Posterior ou Curva Reversa (mais elevada);
- Curva de Estabilização ou Zona de Apoio (mais plana);
- Curva Periférica de Acabamento.
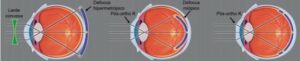
É possível notar que a curva central mais plana forma um “degrau” em relação à curva reversa. Em consequência, uma fina camada de filme lacrimal entre as regiões posterior da lente e central da córnea (de 7µm) e uma camada periférica mais espessa (de 55µm), contida no reservatório de lágrimas sob a curva reversa criam um gradiente de pressão.
No centro é exercida uma pressão positiva sobre o filme lacrimal e a superfície da córnea, induzindo ao aplanamento, enquanto sob a curva reversa há uma pressão negativa, que promove o remodelamento no sentindo do centro para a periferia.
Embora os mecanismos de mudança corneana ainda não sejam plenamente compreendidos, acredita-se que a pressão positiva exercida pela curva central comprime as células epiteliais, promovendo a redistribuição de seu conteúdo fluídico de célula a célula, através de pequenos complexos de proteínas juncionais que ligam células adjacentes. Isto resulta em células menores no centro e aumentadas na média-periferia.
Também já foi demonstrado que o tempo de uso e a curva posterior são os fatores determinantes para a modificação do epitélio.
Com as lentes atuais, obtemos efeitos bastante rápidos, podendo ocorrer a redução de quase 50% da ametropia já no primeiro dia após o seu uso. De forma geral, o tratamento máximo é alcançado entre duas a quatro semanas. Durante este período em que há grau residual, comumente são fornecidas lentes de contato gelatinosas descartáveis ao paciente, para que o mesmo possa realizar normalmente suas atividades até alcançar a correção esperada.
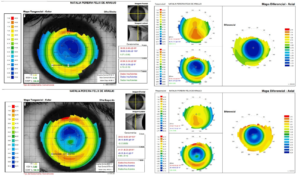
O paciente deve ser orientado quanto ao manuseio, higienização e cuidados com as lentes. Deverá ser acompanhado inicialmente após um, sete e trinta dias após o primeiro uso, com avaliação da acuidade visual, refração, biomicroscopia e mapas topográficos diferenciais axiais e tangenciais, que evidenciem a progressão e centralização do tratamento respectivamente, devendo-se manter seguimento a posteriori.
Sendo um tratamento transitório, a regressão completa de seus efeitos ocorre em um período de 30 a 90 dias após a suspensão do uso.
Figura: à esquerda, mapas tangenciais e à direita mapas diferenciais axiais após 2 semanas de tratamento.
Quais são as indicações?
- Correção da Miopia, em alternativa ao uso de óculos e lentes convencionais (LCG ou RGP);
- Esportistas, principalmente aquáticos, ou que atuam em ambientes que possam interferir na qualidade do uso de lentes (areia, saibro, esportes de contato, etc);
- Uso ocupacional (policiais, bombeiros, militares, pilotos, mergulhadores);
- Intolerantes a outros tipos de lentes;
- Contra-indicações à cirurgia refrativa (adolescentes, alterações corneanas);
- Pacientes que podem operar, mas não fazem a cirurgia por questões financeiras ou por terem medo do procedimento;
- Pacientes que vão prestar concursos para cargos, geralmente públicos, nos quais não podem usar óculos;
- Controle da Miopia.
Tão importante quanto indicar é saber selecionar bons candidatos à adaptação. É possível adaptar à partir dos 6 anos de idade, mas sabemos que há contraindicações, como: miopia > -6 a 8 DE; astigmatismo > 2,5DC ou contra a regra ou oblíquo ou limbo-a-limbo ou maior do que a miopia ou lenticular; córnea irregular ou ectásica ou pós-refrativa; doenças de superfície ocular não compensadas. Independente disto, é importante individualizar os casos.
A aplicação do método considerada melhor e mais eficaz é em olhos saudáveis na redução da miopia leve a moderada, embora os mais novos modelos já ofereçam possibilidade de correção até -6DE a -8DE, além de astigmatismo até -2,50 DC.
Também é possível programar monovisão através da hipocorreção do olho não dominante para corrigir a presbiopia, por exemplo.
Modelos específicos para corrigir hipermetropia e presbiopia seguem em desenvolvimento.
Orto-K no controle da miopia
Acredita-se que a progressão da miopia é atribuída ao alongamento do comprimento axial do olho, associado ao da profundidade da câmara vítrea. Assim, controlar estes alongamentos é a chave para o controle da miopia.
Estudos prévios com lentes gelatinosas bifocais foram os primeiros a demonstrar que ocorre diminuição significativa na progressão da miopia quando uma lente concêntrica de centro para longe cria um desfoque miópico simultâneo na retina, reduzindo relativamente o desfoque hipermetrópico periférico, responsável pelo estímulo ao alongamento ocular.
Por conseguinte, o mesmo conceito é aplicado à Orto-K: o aplanamento central com o encurvamento da media-periferia pela curva reversa cria um defócus miópico periférico que neutraliza o defócus hipermetrópico encontrado nos míopes.
Isto posto, a partir de 2003, começaram a surgir diversos relatos de que a Orto-K apresentava potencial controle da miopia em crianças e adolescentes, chegando a taxas de redução da progressão de em média: 60% (Reim et al); 47% (LORIC – ambos miopia e alongamento axial) e 57% (CRAYON). Mais recentemente em 2015, foi publicado um estudo em larga escala, longitudinal e multicêntrico com duração de três anos chamado SMART, que corroborou os mesmos resultados anteriores de sucesso na redução da progressão da miopia através das lentes de remodelamento corneano noturno.
Assim, a Orto-K tem sido plenamente reconhecida como estratégia eficaz para o controle da miopia, estando inserida inclusive nas recentes Diretrizes da SBOP/SOBLEC (2022), com uma das opções no protocolo de tratamento, equiparada ao uso da atropina em baixas concentrações e aos outros métodos ópticos, como óculos de defocus Stellest (Essilor) ou Miyosmart (Hoya) e a lente de contato 1day Mysight (Coopervision).
É de suma importância atentar-se que retardar a miopia pode gerar impactos enormes e positivos para milhões de pacientes, minimizando o risco de complicações oculares como degeneração macular, catarata, glaucoma, buracos e rasgos na retina, além de descolamentos, ao manter-se a miopia mais baixa.
Lentes disponíveis
| Smart Lens CRX
(SOLÓTICA) |
Paragon CRT e CRT Dual Axis
(COOPERVISION) |
|
| Potencial de Correção | MIOPIA =< -8,00
ASTIGMATISMO =< -1,75 |
MIOPIA =< -6,00
ASTIGMATISMO =< -1,75 |
| Apoio tórico | Sim | Sim (Dual Axis) |
| Curva Base | 6,6 a 9,0 mm | 6,5 a 10,5 mm |
| Diâmetro | 10,6 a 11,2 mm | 9,5 a 12 mm |
| Caixa de Prova | Lentes de teste | Lentes definitivas (stock) |
| Calculadora/ Software | Sim | Sim |
Embora a Ortoceratologia seja um procedimento mais praticado pelo especialista por requerer algum tempo e experiência com a técnica, mostra-se mais acessível e mais simplificado do que jamais foi. Dispomos de exames topográficos acurados, calculadoras e lentes com toricidade, borda e diâmetro personalizáveis, que já demostraram elevada eficácia, rapidez e segurança. As indicações não são apenas estéticas ou ocupacionais tendo-se comprovado seu uso médico para retardar a miopia.
A Orto-K já faz parte do arsenal mais importante a ser oferecido ao paciente moderno e atualizado do nosso dia-a-dia.
Referências bibliográficas:
- Trusit Dave; David Ruston. Current trends in modern orthokeratology. Physiol. Opt. Vol. 18, No. 2, pp. 224±233, 1998.
- Jennifer Choo, O.D., Patrick Caroline, and Dustin Harlin. How Does the Cornea Change Under Corneal Reshaping Contact Lenses? Eye & Contact Lens 30(4): 211–213, 2004.
- Iane Gonçalves Stillitano, Maria Regina Chalita, Paulo Schor, Eduardo Maidana, Marcelo Mastromonico Lui, Cesar Lipener, Ana Luisa Hoftlin-Lima. Corneal Changes and Wavefront Analysis after Orthokeratology Fitting Test. American Journal of Ophthalmology; September 2007; 378-386.
- Marcelo Lui, Iane Stillitano, Eduardo Maidana,César Lipener, Ana Luisa Höfling-Lima. Efeitos da Ortoceratologia Noturna: Resultados Preliminares no Brasil. American J Ophthalmol 2007;144:378-386.
- Jennifer D. Choo, Patrick J. Caroline, Dustin D. Harlin, Eric B. Papas, Brien A. Holden. Morphologic changes in cat epithelium following continuous wear of orthokeratology lenses: A pilot study. Contact Lens & Anterior Eye 31 (2008) 29–37.
- Daniela Coneglian Brocchetto, Brunno Dantas, Paulo Schor. Novos conceitos em modelamento corneano. Rev Bras Oftalmol. 2010; 69 (2): 132-37.
- Cesar Lipener, Ricardo Uras. Essencial em Lentes de Contato. Ortoceratologia; 1ª Ed, 2014; Cap 35;281-309.
- Robert L Davis, S Barry Eiden, Edward S Bennett, Bruce Koffler, Lisa Wohl, Michael Lipson. Stabilizing myopia by accelerating reshaping technique (SMART)-study three year outcomes and overview. Adv Ophthalmol Vis Syst. 2015;2(3):92‒
- Fábio Ejzenbaum, Tania Mara Cunha Schaefer, Celso Cunha, Julia Dutra Rossetto, Izabela F. Godinho, Célia Regina Nakanami, Regina K. Noma, Luisa Moreira Hopker. Diretrizes para o tratamento da Miopia SBOP/SOBLEC (2022).
- Cesar Lipener
- Natália Araújo