Várias evidências médicas afirmam que a prevalência de miopia é crescente. Há até a referência que em 2050 metade da população mundial será portadora de miopia. Sabemos que a alta miopia é fator de risco para o desenvolvimento de glaucoma. Também é do nosso conhecimento que a população brasileira está envelhecendo e que a prevalência de glaucoma aumenta nos idosos. Portanto, devemos nos preparar para evitarmos a cegueira em portadores de glaucoma e miopia.1
Burgoyne afirma que para cada aumento de -1,0 Dioptria na miopia o risco de glaucoma aumenta em 20%. Essa proporção aumenta ainda mais em casos de até – 6,0 Dioptrias e acelera mais em caos de – 8,0 Dioptrias, demonstrando uma correlação entre miopia degenerativa e aumento do risco de glaucoma.2
Há algumas hipóteses para explicar a miopia como fator de risco para o desenvolvimento do glaucoma. A inclinação no Nervo Óptico (NO), muito frequente em portadores de miopia, pode promover insulto direto sobre suas fibras nervosas. Outra hipótese é que os efeitos da Pressão Intraocular (PIO) elevada possa ser mais nociva nos míopes devido ao afinamento da Camada de Fibras Nervosas da Retina (CFNR), da Lâmina Crivosa e da Esclera.
Míopes têm o comprimento axial antero posterior maior que os não míopes. Têm alongamento e adelgaçamento da lâmina crivosa que torna assim mais susceptíveis os axônios ao aumento do gradiente de pressão translaminar. O gradiente de pressão translaminar é a diferença entre a pressão no NO exercida pela PIO para o exterior do bulbo ocular, e a pressão exercida nele para dentro do bulbo ocular feita pelo líquido cefalorraquidiano. Há evidências que o gradiente da pressão translaminar tem grande correlação com a neuropatia óptica glaucomatosa.3
Apesar das novas ferramentas para auxiliar o diagnóstico e acompanhamento de portadores de glaucoma, nem sempre é fácil diferenciar se é glaucoma, ou se o paciente glaucomatoso está evoluindo, ou ainda se os resultados dos exames são somente danos oculares promovidos pela alta miopia.
Temos aqui um grande desafio.
Nos nossos dias, geralmente avaliamos a PIO por instrumentos que agem sobre a córnea. A biomecânica da córnea pode modificar os valores por nós analisados.
A lâmina crivosa é composta por uma matriz de colágeno semelhante à da córnea. Alguns estudos relacionam as propriedades viscoelásticas da córnea às da lâmina crivosa. O emprego da histerese da córnea talvez possa colaborar na avaliação do risco de glaucoma ou de sua progressão. Um paciente com histerese baixa (< 8 mmHg) corre mais risco do que outro paciente com histerese mais alta (> 12 mmHg).4
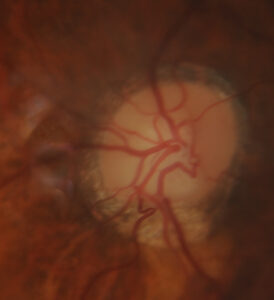
A observação do NO é outro grande desafio, pois na degeneração miópica a inclinação do NO e os estafilomas posteriores tornam essa a avaliação difícil (figura 1).
Figura 1. Disco Óptico de paciente míope inclinado com degeneração miópica peripapilar que dificultam a análise por imagens das alterações estruturais.
Nem sempre em altos míopes o clássico afinamento da borda neurorretiniana, principalmente nos quadrantes temporais superiores e inferiores, observado em glaucomatosos obedece a padronização conhecida.
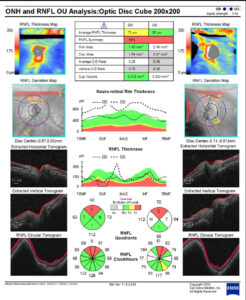
Pode haver artefatos nas imagens do OCT com áreas negras na RNFL Thickness Map como os apresentados na figura 2.
Mas as retinografias seriadas e o OCT podem ser empregados para o estudo dos míopes.
Importante lembrar que a base de dados dos OCTs não contemplam altos míopes, e que a inclinação do NO e afinamento da CFNR promovem artefatos de técnica. Quanto maior for o grau de miopia maior será a temporização dos feixes da CFNR.
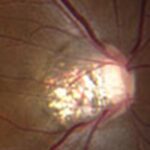
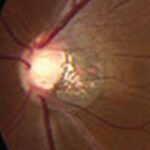
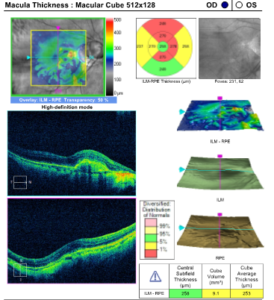
É clássico a “Doença do Vermelho” no OCT. Ou seja, imagens em vermelho no OCT (mapas de análise automática dos equipamentos) mostram a presença de lesões do tipo glaucomatosas, que em realidade são meramente promovidas pela miopia. É um resultado falso positivo que pode até ser observado na área macular (Figura 3) e (Figura 4).
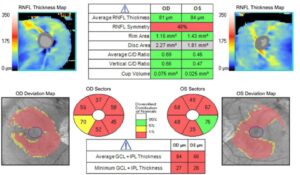
Figura 3. “Doença do Vermelho” em paciente alto míope sem glaucoma.
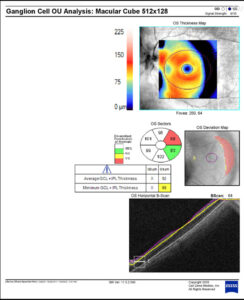
Figura 4. Dois exemplos de “Doença do Vermelho” presentes nas avaliações maculares de portadores de miopia sem glaucoma
O banco de dados normativo do OCT Cirrus da Zeiss incluiu pacientes entre -12 Dioptrias a +8 Dioptrias, com visão melhor que 20/40, que não apresentavam hemorragias de Disco Óptico, defeitos na CFNR ou no campo visual anormal. O banco de dados normativo do OCT Spectralis de Heidelberg incluiu pacientes entre -7 Dioptrias a +5 Dioptrias, com visão melhor que 20/30, Discos Ópticos de aparência normal e sem defeitos no campo visual.5
A análise da região macular é muito útil. A perda focal no complexo de células ganglionares pode ser relacionada à dano glaucomatoso, mas nos casos de miopias degenerativas pode haver alterações degenerativas na área macular, principalmente nos casos de estafilomas maculares e buracos de mácula.
Talvez no futuro, estudos com o OCT-A possam colaborar no acompanhamento de pacientes míopes que tenham outros fatores de risco para desenvolver glaucoma.
Altos míopes podem apresentar variações no campo visual semelhantes aos observados nos casos de glaucoma.
Há referência que 16,1% dos campos visuais de pacientes míopes mostraram defeitos semelhantes a aqueles observados no glaucoma, e 3,4% deles mostraram grandes e intensos defeitos arqueados observados em casos de glaucoma mais avançados.6

Figura 5. Exemplo da análise de defeitos centrais flutuantes pelo Glaucoma Change Probability de paciente alto míope não glaucomatoso.
Há também em casos de altos míopes defeitos centrais devido às alterações miópicas que apresentam flutuações (figura 5).
É preconizado o uso de lente de contato para corrigir o erro refracional podendo diminuir alguns artefatos nos exames de campo visual.
Geralmente nos exames de campo visual usamos um alvo de tamanho III, que é um estímulo de 4 mm2. Em casos de pacientes altamente míopes, em que a visão pode ser inferior à acuidade de 20/100 na tabela de Snellen, um estímulo de tamanho V que é estímulo de 64 mm2 pode auxiliar se há ou não progressão do dano glaucomatoso.
Os programas de avaliações mais centrais do campo visual, como o 10-2 ou o 24-2 podem ser considerados, porém os danos estruturais maculares dos altos míopes devem ser observados.
A realização de procedimentos refrativos em pacientes com risco de glaucoma permanece controversa.7
O tratamento clínico do glaucoma em altos míopes é semelhante ao tratamento do Glaucoma de Primário de Ângulo Aberto em olhos não míopes.
No tratamento cirúrgico há risco potencialmente maior de hemorragia expulsiva nas cirurgias clássicas de drenagem do humor aquoso. A descompressão destes olhos deve feita muito lentamente.
As cirurgias de glaucoma minimamente invasivas (MIGS) vêm se tornando opções valiosas para o tratamento do glaucoma em pacientes com alta miopia. Os procedimentos MIGS são projetados para serem menos invasivos do que as cirurgias tradicionais de glaucoma e podem ser eficazes na redução da pressão intraocular em casos de glaucomas iniciais ou moderados.
Orientações
- História clínica detalhada para avaliar a existência de outros fatores de risco além da miopia.
- Avaliação do fundo do olho sob midríase.
- Execução de retinografia. Preferivelmente estereofotos. A fotografia do fundo de olho é uma boa maneira de avaliar alterações estruturais em míopes, especialmente para saber se as varreduras de OCT podem ser confiáveis.
- Na avaliação do OCT cuidado com a “Doença do Vermelho”.
- As análises das células ganglionares podem ser úteis e oferecem informações adicionais; no entanto, a presença de patologia macular míopica pode prejudicar a sua utilidade.
- Na execução do campo visual considerar o uso de lente de contato para correção da alta miopia reduzindo assim os artefatos promovidos pela correção das lentes empregadas no aparelho.
- Considerar o emprego de estímulos maiores no exame do campo visual para altos míopes.
- Repetir os exames com frequência para determinar a linha de base, pois há maior variabilidade dos testes na população de míopes.
- Sempre lembrar que há maior grau de risco de glaucoma em pacientes míopes.